Los hongos en los dedos de los pies son un problema que preocupa a muchos. La piel y las uñas con picazón, ardor y aspecto feo son solo una pequeña parte de ella. La enfermedad es peligrosa con complicaciones que son aún más difíciles de curar. Sin embargo, puede hacer frente al problema si se toma en serio el tratamiento de una infección por hongos (micosis).
¿Por qué aparecen hongos en los pies?
Los hongos son un tipo de agente infeccioso que afecta la piel. Se trata de microorganismos complejos y extremadamente tenaces. Por lo tanto, las enfermedades fúngicas requieren un enfoque de tratamiento serio e integral.
Los hongos tienen su hábitat favorito en la piel. En primer lugar, es la piel de los dedos de los pies y las uñas. La razón de esto es comprensible: los pies generalmente están dentro del zapato, dentro del cual se acumula mucha humedad y suciedad, y también hace mucho calor. Por tanto, los hongos que viven en los pies tienen mucha comida y un microclima favorable para la reproducción. Algunos tipos de hongos complejos tienen más probabilidades de infectar la piel, mientras que otros tipos de hongos, como las levaduras y los mohos, prefieren las placas ungueales. También es posible la infección simultánea con varios tipos de hongos.
Contribuir al desarrollo de hongos en los dedos de los pies:
- inmunidad local y general reducida;
- mala higiene de los pies;
- zapatos incómodos y apretados;
- cambio irregular de calcetines o medias;
- usar calcetines o medias de materiales sintéticos y transpirables;
- hipotermia regular o sobrecalentamiento de los pies;
- trastornos circulatorios en las piernas;
- flebeurisma;
- enfermedades crónicas del sistema cardiovascular, diabetes mellitus;
- un curso prolongado de tratamiento con antibióticos;
- aumento de la sudoración de las piernas;
- falta de vitaminas y elementos minerales en el cuerpo;
- daño mecánico a la piel, callosidades, lesiones en los pies;
- exceso de peso, actividad física excesiva en las piernas;
- recorte irregular de las uñas de los pies.
Los más importantes de estos factores son la inmunidad reducida y la mala circulación en las piernas. Puede producirse una disminución de la inmunidad debido a varias razones. Por lo general, se trata de enfermedades crónicas graves, principalmente infecciosas. Además, la inmunidad puede disminuir debido al VIH, la ingesta de inmunosupresores y el cáncer. Igualmente importante es la violación de la circulación sanguínea en los dedos de los pies, debido a enfermedades vasculares, sangre, diabetes, tabaquismo.
Las micosis de los pies pueden desarrollarse en hombres y mujeres. Aparecen con más frecuencia en adultos que en niños.
Algunos tipos de hongos habitan constantemente la piel y se activan solo en circunstancias desfavorables, por ejemplo, hongos del género Candida. Y otras especies se transmiten de persona a persona. La infección puede ocurrir al visitar el gimnasio, el baño, la ducha, si la persona no usa zapatos personales. Las personas que usan los zapatos o calcetines de otra persona, o dejan que otras personas los usen, también se exponen a un riesgo significativo de infección. A menudo, la infección se produce cuando se utilizan las mismas toallas, accesorios de manicura, etc. Los factores que aumentan la probabilidad de infección son cortes en la superficie de la piel, deformación de las placas ungueales.
Los síntomas de la micosis de los dedos de los pies.
Los principales síntomas de la micosis de los pies son picazón y ardor. También puede haber enrojecimiento de la piel, pequeñas ampollas, aumento de la descamación y aspereza de la piel y un olor desagradable. Los primeros síntomas de micosis de la piel se pueden confundir con una simple irritación, rozaduras.
Los síntomas de la onicomicosis.
El hongo puede afectar no solo la piel, sino también las uñas. El último tipo de micosis se llama onicomicosis. El síntoma principal de la onicomicosis es un cambio en la estructura y el tipo de uña, su mayor fragilidad. La uña se vuelve amarilla, aparecen surcos y grietas en su superficie, la placa de la uña se espesa y se deforma. Si no se trata, la uña se desprenderá gradualmente y se desintegrará del lecho ungueal.
¿Cómo se ve un hongo en un dedo: foto
No debe diagnosticarse usted mismo por su cuenta, basándose en fotografías. El diagnóstico debe ser realizado por un dermatólogo calificado.
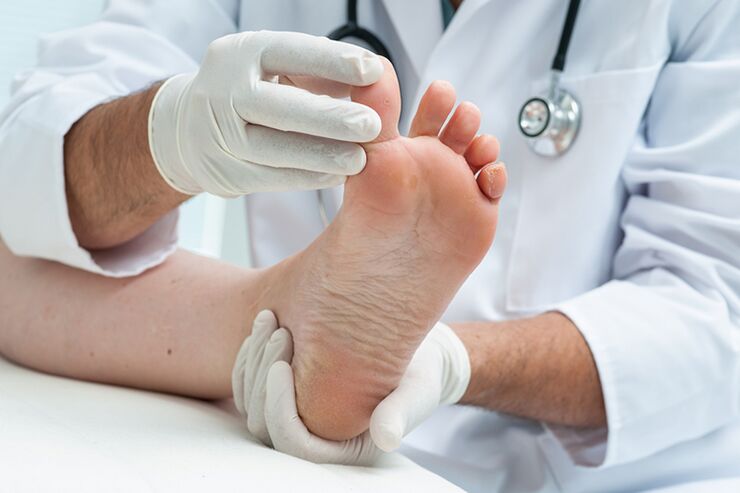
Solo él podrá determinar el tipo de hongo. Para hacer esto, es posible que necesite no solo un examen externo de los pies, sino también pruebas de laboratorio de raspados de piel.
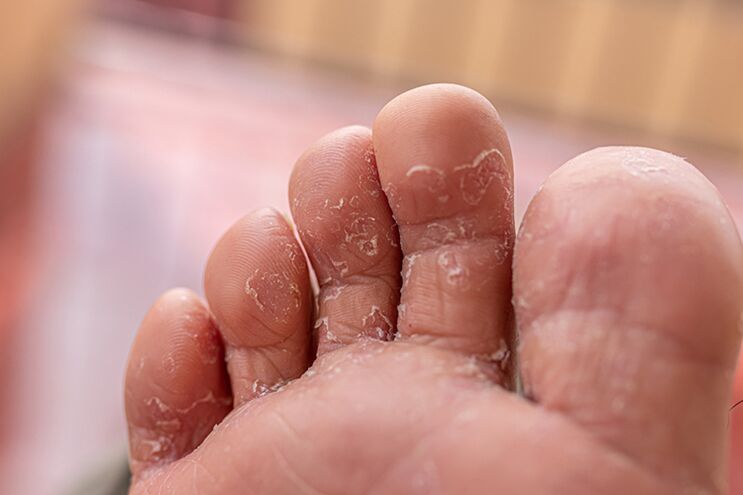
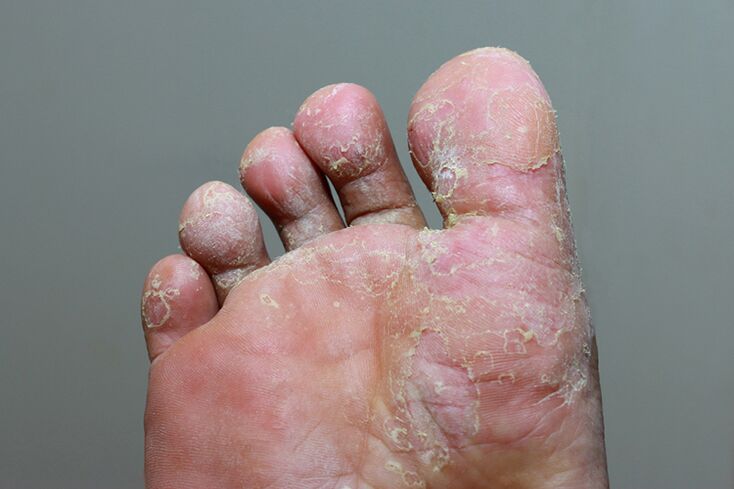
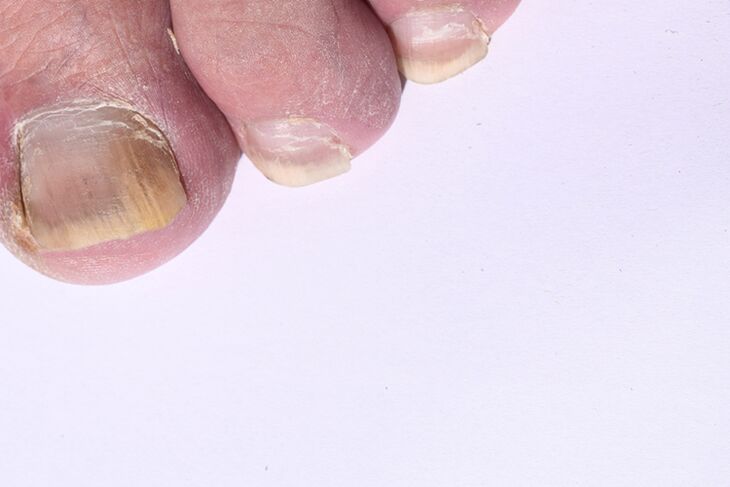
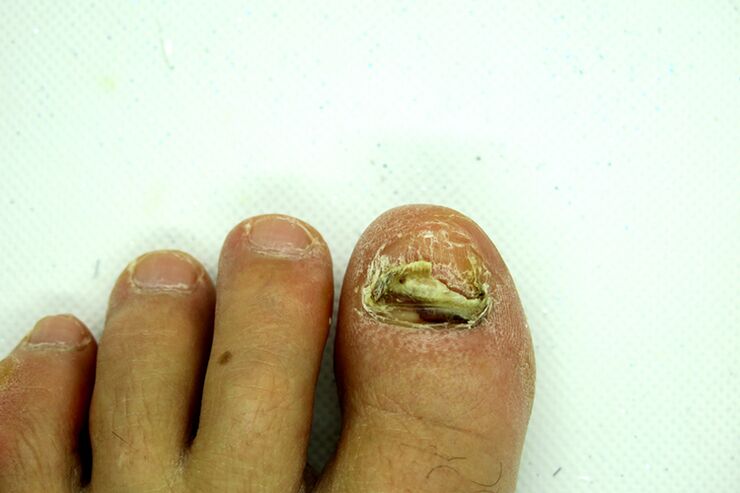
Sin embargo, la presencia de signos que incluso se asemejan remotamente a los que se muestran en las fotografías es motivo de preocupación y una visita al médico.
El tratamiento de la enfermedad es complejo y se lleva a cabo en casa bajo la supervisión de un médico.
Hongo en el dedo meñique
El hongo puede afectar la piel de cualquier dedo del pie. Pero los dedos pequeños son los más vulnerables a las infecciones. El dedo meñique de los zapatos ajustados a menudo se comprime, lo que provoca abrasiones y alteración de la circulación en la piel. Con la derrota de la uña del dedo meñique, la enfermedad se desarrolla muy rápidamente, más rápido que en cualquier otra uña. Si el dedo meñique está infectado, la infección puede tocar muy rápidamente los otros dedos.
Los hongos en el dedo meñique se tratan de la misma manera que los hongos en otras áreas de la piel. Con la onicomicosis de la uña del dedo meñique, la solución más racional puede ser quitar la placa de la uña. Esta operación no causará muchas molestias al paciente, porque la uña del dedo meñique vuelve a crecer rápidamente. Sin embargo, hasta que la uña vuelva a crecer (esto puede llevar de 3 a 4 meses), se deben usar medicamentos antimicóticos para prevenir la reinfección.
¿Cómo tratar los hongos en los dedos del pie?
El tratamiento de la micosis debe iniciarse ante los primeros síntomas alarmantes. En primer lugar, debe comunicarse con un dermatólogo para obtener un diagnóstico. Antes de comenzar la terapia, es necesario establecer el hecho mismo de la presencia de micosis y el tipo de microorganismos patógenos. Para ello, el médico sacará un raspado de la piel o cortará un trozo de uña (si la uña está afectada). Se están tomando análisis de sangre, análisis de sangre para el azúcar. Las micosis de la piel de los pies deben diferenciarse de:
- otras enfermedades infecciosas de la piel;
- reacciones alérgicas;
- dermatosis causadas por diabetes, enfermedades vasculares, estrés y enfermedades nerviosas.
Para el tratamiento de las micosis en las piernas, los remedios locales (aerosoles, ungüentos, cremas) se utilizan con mayor frecuencia. Solo en casos severos el médico puede recetar píldoras antimicóticas. Los comprimidos más utilizados son fluconazol, itraconazol, terbinafina.
El tratamiento se basa en el uso de antimicóticos. Este tipo de preparación contiene sustancias que matan los hongos (fungicida) o detienen su reproducción (fungistático).
Qué antimicóticos se utilizan con más frecuencia:
- clotrimazol,
- ketoconazol,
- terbinafina,
- nistatina,
- miconazol,
- econazol,
- fluconazol.
También se utilizan preparaciones locales con propiedades antibacterianas, antiinflamatorias y queratolíticas. Se prescriben agentes antibacterianos si se produce supuración, es decir, una bacteriana se une a la infección por hongos. Los medicamentos antiinflamatorios funcionan bien con síntomas desagradables como picazón y ardor. Sin embargo, no afectan la causa misma de la enfermedad: los microorganismos patógenos. Los agentes queratolíticos incluyen pomadas de zinc, sulfúrico y azufre-salicílico. Aceleran la regeneración de los tejidos cutáneos al acelerar la exfoliación de la epidermis muerta.
Para el tratamiento de las micosis de los pies, también se utilizan baños con agentes antisépticos: soluciones de permanganato de potasio, yodo, sal, bicarbonato de sodio, ácido bórico. Es mejor hacer los baños antes de acostarse durante 20 minutos. Para prevenir la infección con esporas, las áreas sanas de la piel deben tratarse con clorhexidina, yodo, peróxido de hidrógeno y permanganato de potasio. Para el tratamiento de la onicomicosis, se utilizan barnices con sustancias antimicóticas: loceryl, exoderil, batrofen. Estos barnices deben aplicarse a la placa de la uña.
Los ungüentos y cremas deben aplicarse sobre la piel previamente lavada y limpia con la frecuencia especificada en las instrucciones del producto. El área de aplicación de la pomada debe ser un poco más grande que el área de la lesión visible. Para aplicar barniz a la placa de la uña, la uña debe estar al vapor, los bordes irregulares deben lijarse con una lima y la superficie de la uña debe desengrasarse con una solución que contenga alcohol.
En la medicina popular, las decocciones de plantas medicinales se utilizan para eliminar la micosis en las piernas: manzanilla, caléndula, salvia, hierba de San Juan, menta, solución de vinagre, cebolla y jugo de limón.
¿Qué hacer si el hongo en el dedo no desaparece?
El tratamiento de la micosis es un proceso largo y difícil. Los microorganismos fúngicos son muy tenaces y es imposible deshacerse de ellos en un par de días. A veces son necesarios muchos meses de terapia cuidadosa. En este caso, la terapia no debe interrumpirse ni un solo día. El tratamiento de la onicomicosis no se puede completar hasta que haya crecido una nueva placa ungueal sana.
También es importante considerar otros factores asociados con el desarrollo de la enfermedad. El incumplimiento de la higiene cutánea y las condiciones óptimas de temperatura de los pies puede anular todos los esfuerzos terapéuticos. Esto significa que es necesario lavar regularmente la superficie de la piel de los pies, para evitar el sobrecalentamiento o la hipotermia. También es importante evitar daños mecánicos en la piel, estrés excesivo en los pies, cortes y lesiones. El sobrepeso ejerce más presión sobre sus pies, por lo que si tiene sobrepeso, puede considerar perder peso.
Si el paciente usa constantemente zapatos infectados con el hongo, entonces ningún medicamento potente ayudará, porque los nuevos reemplazarán inmediatamente a los microorganismos muertos. Por lo tanto, es necesario deshacerse de todos los factores que contribuyen a la reinfección. No puedes caminar con los zapatos de otra persona, calcetines. Los calcetines deben lavarse a fondo y cambiarse con regularidad. La superficie interior del zapato debe rociarse completamente con agentes antifúngicos.
Con micosis persistente, debe analizar el estado general de salud. Quizás esto ayude a identificar las causas del deterioro de la inmunidad y la circulación sanguínea en las piernas. Por lo tanto, puede valer la pena someterse a un examen completo y excluir problemas con el corazón, la sangre, los vasos sanguíneos y los órganos del sistema endocrino.
Finalmente, es posible que los microorganismos simplemente hayan desarrollado resistencia al agente antimicótico utilizado. Entonces será necesario cambiar el medicamento. Es posible que se necesiten píldoras antimicóticas sistémicas. La dosis de los medicamentos debe ser seleccionada por un dermatólogo especialista.


























